La publicación pertenece al equipo investigador liderado por el doctor Sergio Vargas Munita, académico del Programa de Microbiología y Micología del Instituto de Ciencias Biomédicas de la Facultad de Medicina, que apareció a comienzos de julio recién pasado en la revista “Frontiers in Microbiology” y que ya lleva más de 700 visitas.
Estos hallazgos son los más recientes de la línea de investigación que desarrolla el doctor Vargas, que ahonda en la forma en que se produce el daño pulmonar vinculado a infecciones pulmonares graves. En el caso de la infección por Pneumocystis, afecta también a los lactantes y a casos extremos como la muerte súbita. En este paper, junto a su equipo demuestran el rol clave que cumple el sistema inmune innato frente a la infección por Pneumocystis en inmunosuprimidos, ya que esta respuesta genera exceso de moco que puede inducir colapso de zonas del pulmón las que quedan sin oxigenación. Este modelo fue generado en base al uso de corticoides para suprimir la respuesta inmune de los linfocitos, conocida como respuesta adaptativa o clonal, dejando sin contrapeso a la respuesta innata del moco.
Para ello, explica el investigador, es clave comprender previamente el rol del moco en el sistema respiratorio, que atrapa y expulsa patógenos infecciosos. “Es parte fundamental del sistema de limpieza mucociliar, y está formado por proteínas mucinas, tales como MUC 5-B, que secretan las células caliciformes de las glándulas submucosas del epitelio respiratorio. Estas mucinas, técnicamente “glicosiladas” –puesto que tienen una adición de carbohidratos-, una vez secretadas forman una alfombra de moco que por su alto contenido en glúcidos es muy adherente, siendo equivalente a una “alfombra de mermelada” a la que se pega cualquier elemento extraño como podría ser, por ejemplo, un patógeno o una partícula de polvo. Esta alfombra se desplaza gracias al movimiento incesante de los cilios respiratorios hacia la faringe, donde es deglutido”.
Este moco, antes de ser liberado, está guardado en forma de hebras de proteína muy comprimidas y cargadas eléctricamente de forma negativa; como un ovillo dentro de células que, cuando es secretado a la vía aérea como parte de la respuesta defensiva innata, salen de la célula y sus hebras se repelen con fuerza –como imanes de una misma carga-, haciendo que el moco se expanda en milésimas de segundo para aumentar su volumen hasta 200 veces. Así, esta gigantesca expansión de volumen genera riesgo de ocluir vías aéreas, especialmente si son muy finas.
El moco es parte del sistema de limpieza del pulmón, y en condiciones normales se encarga de mantenerlos sanos y con sus vías aéreas despejadas. Pero cuando la coordinación entre la inmunidad innata y la adaptativa se altera, la respuesta innata de moco puede inundar las vías respiratorias dificultando la ventilación.
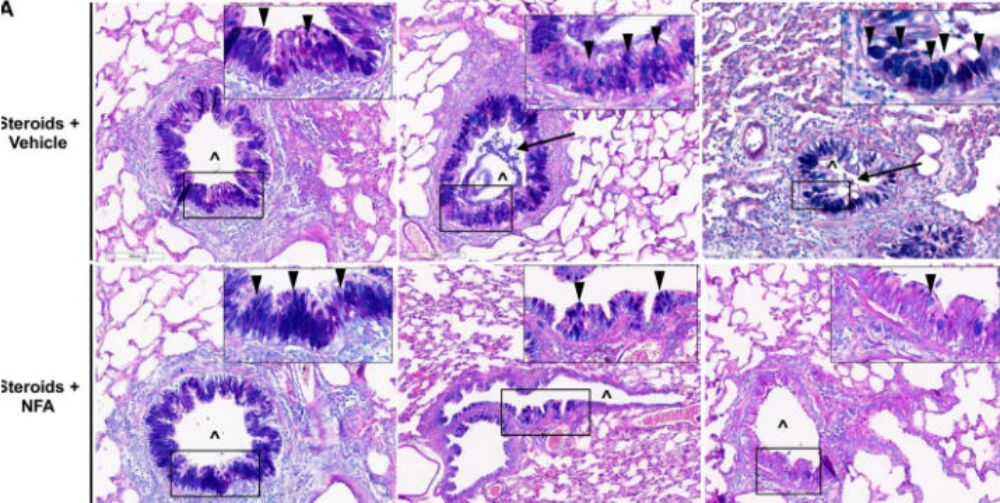
Un ejemplo de descontrol del moco ocurre cuando la respuesta inmune adaptativa demora en generarse, o está suprimida y no existe. “La respuesta adaptativa nace a partir de la presentación del agresor, por parte de las células dendríticas, a las células inmunes, que por lo general son linfocitos y que, al reconocer a este “enemigo” se multiplican clonalmente para atacarlo en específico, por lo que esta respuesta clonal es de una puntería más dirigida que la respuesta inmune innata”, añade el doctor Vargas. “Cuando la respuesta innata está presente pero la adaptativa se demora o no llega, la innata se mantiene estimulada y se acrecienta sin cortapisas. El moco sigue aumentando mientras el individuo no elimine el patógeno con una respuesta adaptativa y dirigida de la inmunidad celular. Una demora es lo que ocurre cuando una persona tiene su primer contacto con cualquier patógeno: esto es lo que pasa, por ejemplo, en los lactantes, en los que la respuesta adaptativa o clonal se demora más. Y esto se agrava en el caso de un individuo inmunocomprometido, que es el peor escenario, porque esta respuesta simplemente no llega debido a que los linfocitos no están, por lo que la respuesta innata sigue estimulada y produciendo gran cantidad de moco” (ver imagen).
Tratar la infección o disminuir el moco
Durante 2018, el grupo del doctor Sergio Vargas publicó otras investigaciones (ver nota aquí) en la que explica que “la infección natural por Pneumocystis ocurre en la población general de lactantes entre los dos y cinco meses de edad, periodo que coincide con la edad de mayor frecuencia y gravedad de cuadros respiratorios obstructivos y otras situaciones clínicas típicas de esta edad”. Es decir, la presencia asintomática del hongo Pneumocystis coincide simultáneamente con el mayor riesgo de hospitalizaciones por cuadros respiratorios graves por virus reconocidamente patógenos, y con la mayor frecuencia de síndrome de muerte súbita del lactante. “El daño pulmonar, la inmunohisto-patología de esta infección que hemos descrito, puede condicionar respuestas alteradas y exageradas del pulmón a cuadros que de otra forma serían menos graves, y por eso puede potencialmente explicar lo anterior”, explicaba en esa ocasión. Hay hongos que se reconocen como patógenos, pero “ningún otro hongo está presente en la gran mayoría de los lactantes como hemos descrito y publicado previamente que ocurre con Pneumocystis entre los dos y cinco meses de edad”.
El grupo del doctor Vargas fue el primero en describir que en los pulmones de lactantes fallecidos por muerte súbita el moco está aumentado en la infección por Pneumocystis. Este aumento está dado ya que las vías aéreas no son axisimétricas –es decir, no son cilindros perfectos-, sino que son “como una cañería abollada, donde aumentan las posibilidades que los lados se topen, lo que puede ocluirlas por completo, que es el riesgo que produce el exceso de moco”.
La investigación recientemente publicada en “Frontiers in Microbiology” describe el descalabro que produce la respuesta inmune innata desbordada por Pneumocystis en el modelo animal inmunodeprimido mediante administración de corticoides. “Hicimos varios experimentos para demostrar el moco en el componente líquido en el pulmón del sujeto inmunocomprometido y con neumonía por Pneumocystis: resultó que había mucho componente líquido sugerente de moco y que la relación de pulmón húmedo-pulmón seco era el doble en el animal infectado e inmunocomprometido respecto del no infectado por este hongo. Eso indica edema pulmonar y se puede ver macroscópicamente: es un pulmón pesado, casi hepatizado por la cantidad de líquido”. Este resultado sugiere que en la neumonía por Pneumocystis, además del hongo -que se trata con trimetroprim-sulfametoxazol-, habría que tratar el moco. “El tratamiento anti-moco podría mejorar el pronóstico de esta neumonía, que tiene una mortalidad que supera el 50% en algunos tipos de inmunodepresión”, puntualiza el doctor Vargas.
Mas allá aún; para comprobar que esta situación se debía específicamente al aumento de la respuesta inmune innata, los investigadores usaron ácido niflúmico, que es un medicamento que bloquea la vía denominada HCLCA1, la cual involucra fuertemente al moco y está estimulada cuando Pneumocystis está presente en los pulmones de los lactantes fallecidos por muerte súbita. “Los resultados mostraron una significativa reducción en la cantidad de moco y la inflamación pulmonar; más aún, este tratamiento mejoró la sobrevida en los casos que ya llevaban tanto como ocho semanas usando corticoides, a cifras de sobrevida similares a las que obtuvimos cuando se trató directamente la infección. Esto demostró nuestra teoría de que es la respuesta inmune innata fuera de control la que causa el aumento de moco en la pneumonia por Pneumocystis y, por tanto, la obstrucción respiratoria”.
La siguiente fase en la línea científica del doctor Vargas apunta a estudiar esta misma situación, pero en individuos sanos: “investigaremos el moco como expresión de inflamación en niños y también usando el modelo animal, pues en ambos casos hemos detectado inflamaciones del tejido pulmonar debido a infección por Pneumocystis. Ahora queremos demostrar esa situación en niños sanos de entre dos y cinco meses de edad; con esa base podríamos pasar a un estudio clínico, tratando a estos lactantes para retrasar la infección primaria por Pneumocystis. Creemos que esto sería especialmente relevante durante los primeros cinco meses de vida, ya que después la vía aérea está más desarrollada, y disminuyen los riesgos, porque las guaguas son capaces de movilizar sus secreciones con más fuerza”. Y es que, como ha probado el doctor Vargas, la presencia sub-clínica de Pneumocystis, que es constante en lactantes del grupo etario descrito, es el factor común subyacente en forma asintomática a las bronquiolitis por metapneumovirus, VRS, virus influenza y otros patógenos reconocidos que, a diferencia de Pneumocystis, dan síntomas y se diagnostican porque se pueden cultivar e identificar fácilmente en el laboratorio.